Si chiama «degenerazione maculare senile», colpisce la macula, la zona al centro della retina, e affligge circa un milione e quattrocentomila persone in Italia. Ogni anno, in genere dopo i 55 anni di età, tra i 63mila e i 91mila italiani si accorgono di una diminuzione della vista nella zona centrale del campo visivo di uno o entrambi gli occhi.
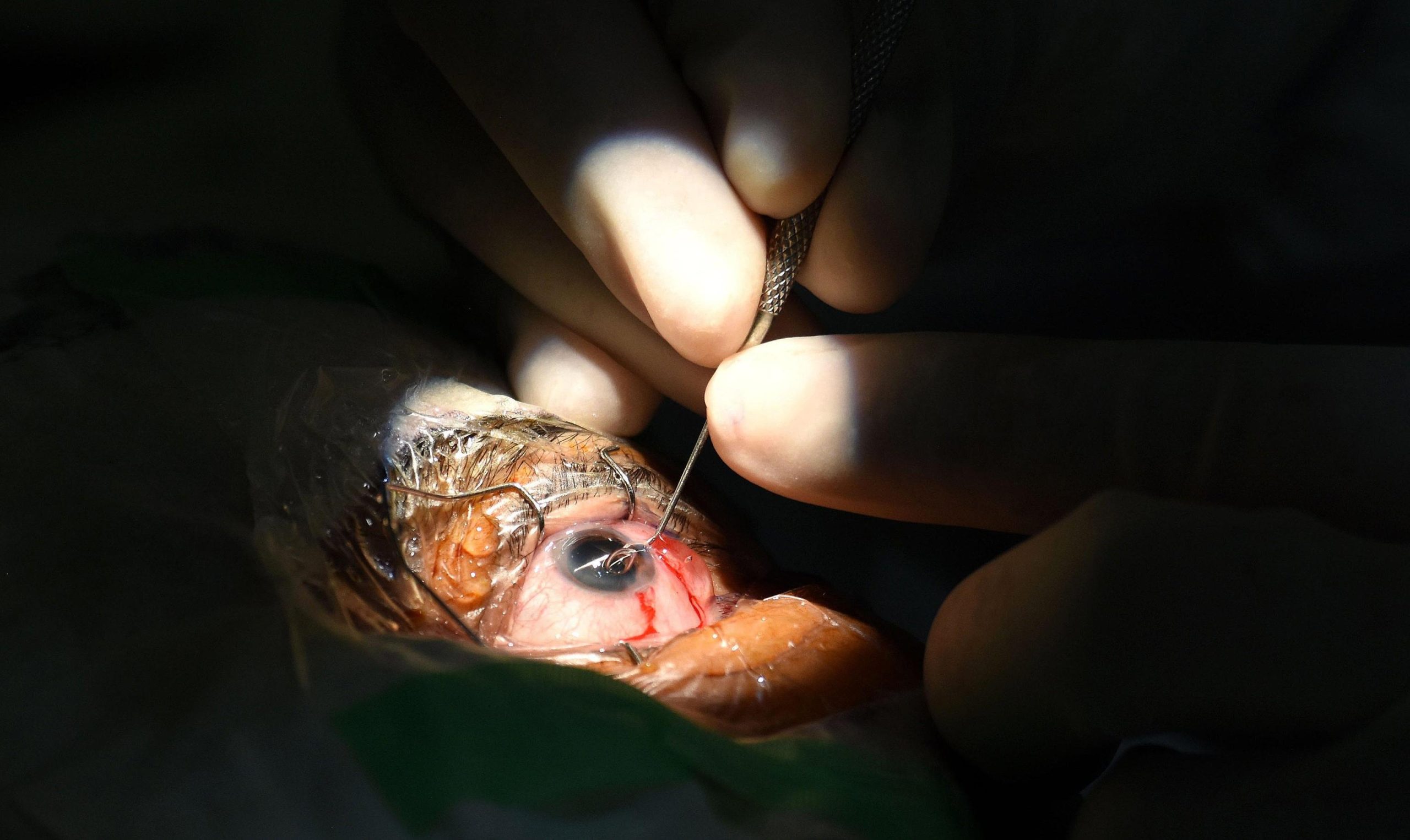
Ci sono ora buone notizie per questi malati, specialmente quelli in uno stadio avanzato della malattia. Un nuovo intervento molto simile a quello di cataratta può migliorare notevolmente la visione di questi pazienti. Consiste nel sostituire il cristallino con una lente telescopica che sfrutta le isole della macula ancora integre deputando esclusivamente a esse la visione. L’Italia, con il professor Stanislao Rizzo, direttore dell’Unità Operativa Complessa di Oculistica del Policlinico Universitario Gemelli di Roma, è tra i primi Paesi al mondo in cui è possibile effettuare un tale intervento.
Già tre pazienti del Policlinico Gemelli di Roma tra i 65 e gli 80 anni vi si sono sottoposti con un’anestesia di gocce oculari anestetiche o una piccola infiltrazione bulbare. La durata dell’operazione è di circa 20 minuti e si effettua in Day Surgery una volta che è stato appurato che il paziente è idoneo: non deve aver subito precedenti impianti di cataratta e deve avere o una maculopatia atrofica secca o una forma umida stabile.
Il post-intervento è cruciale per la riuscita: siccome il nuovo cristallino sfrutta la parte sana della macula, quella ancora non intaccata dalla malattia, il paziente deve abituarsi a questo utilizzo. Questo processo rieducativo può durare fino a dieci sedute successive. Sarebbero anche allo studio negli Stati Uniti strumenti che sfruttano lo stesso principio dell’intervento: il paziente guarderebbe attraverso un sistema telescopico che sfrutta le parti sane della retina.
Nel suo decorso, la maculopatia compromette la loro capacità di vedere i colori e i dettagli più fini con gravi riflessi nella vita quotidiana, anche se la visione laterale e paracentrale viene conservata. Per bloccare il processo finora i retinologi facevano affidamento su quattro farmaci: il Macugen (principio attivo: pegaptanib sodico); il Lucentis (Ranibizumab), l’Eylea (Aflibercept) e l’Avastin (Bevacizumab). Tutti si basano su un’idea dello scienziato Judah Folkman dell’Harvard Medical School, scomparso da pochi anni, cioè quella di colpire i VEGF, l’acronimo per Vascular Endothelial Growth Factor, una sorta di segnale tra le cellule che determina la crescita o la rottura dei vasi sanguigni nel tessuto su cui si appoggia la retina.
Il problema di questi farmaci è prima di tutto quello che vengono somministrati con iniezioni intra-vitreali dolorose il cui effetto dura al massimo un paio di mesi. Il farmaco più recente, il Beovu (Brolucizumab), ha il notevole vantaggio di avere un effetto quasi doppio rispetto agli altri farmaci, con due importanti implicazioni: la prima è che il paziente deve sottoporsi meno frequentemente a una dolorosa somministrazione e la seconda è che deve pesare meno su coloro i quali devono accompagnarlo o assisterlo. Nei trial clinici culminati con l’approvazione dell’Ema (European Medicines Agency) questo farmaco ha ottenuto migliori risultati rispetto all’Aflibercept con importanti guadagni visivi a un anno, mantenuti anche a due anni, e con una maggiore capacità sia di ridurre lo spessore retinico sia di diminuire il numero di pazienti con fluido intra-retinico. Sta poi per arrivare il Faricimab, il cui vantaggio è quello di bloccare non solo in VGEF ma anche l’angiopoietina 2. Siccome questi due fattori agiscono in sinergia nel causare l’instabilità vascolare, allora vi sarà un sicuro vantaggio per i pazienti».
Oggi nel nostro Paese la cura della maculopatia presenta due ordini di problemi. Il primo è che viene perso troppo tempo per scoprire la malattia. Se un paziente si rivolge al medico di base quest’ultimo lo indirizza da un oculista che poi a sua volta lo indirizzerà in un centro idoneo per fare il cosiddetto esame di OCT (Tomografia ottica a radiazione coerente). Basterebbe invece che il medico di base facesse fare il test della griglia di Amler per il quale basta avere un foglio con un reticolo a righe verticali e orizzontali. E se il paziente per caso vedesse una zona della griglia ondulata, sfocata o scura lo indirizzasse direttamente a un centro dotato di macchinari OCT.
C’è poi un secondo problema, il fatto che farmaci come l’Avastin non sono passati attraverso studi che ne certifichino la sicurezza ma vengono prescritti lo stesso, a totale responsabilità dello specialista curante, per il loro costo nettamente inferiore a farmaci come il Lucentis o l’Eylea (50 euro contro circa 300 euro). Infatti alcune Regioni per raggiungere gli obiettivi di stabilità finanziaria limitano le opzioni terapeutiche disponibili. Come conseguenza, i pazienti devono spesso viaggiare da una regione a un’altra per ottenere il farmaco più sicuro. La possibilità di un intervento è sicuramente un enorme passo avanti finora insperato.