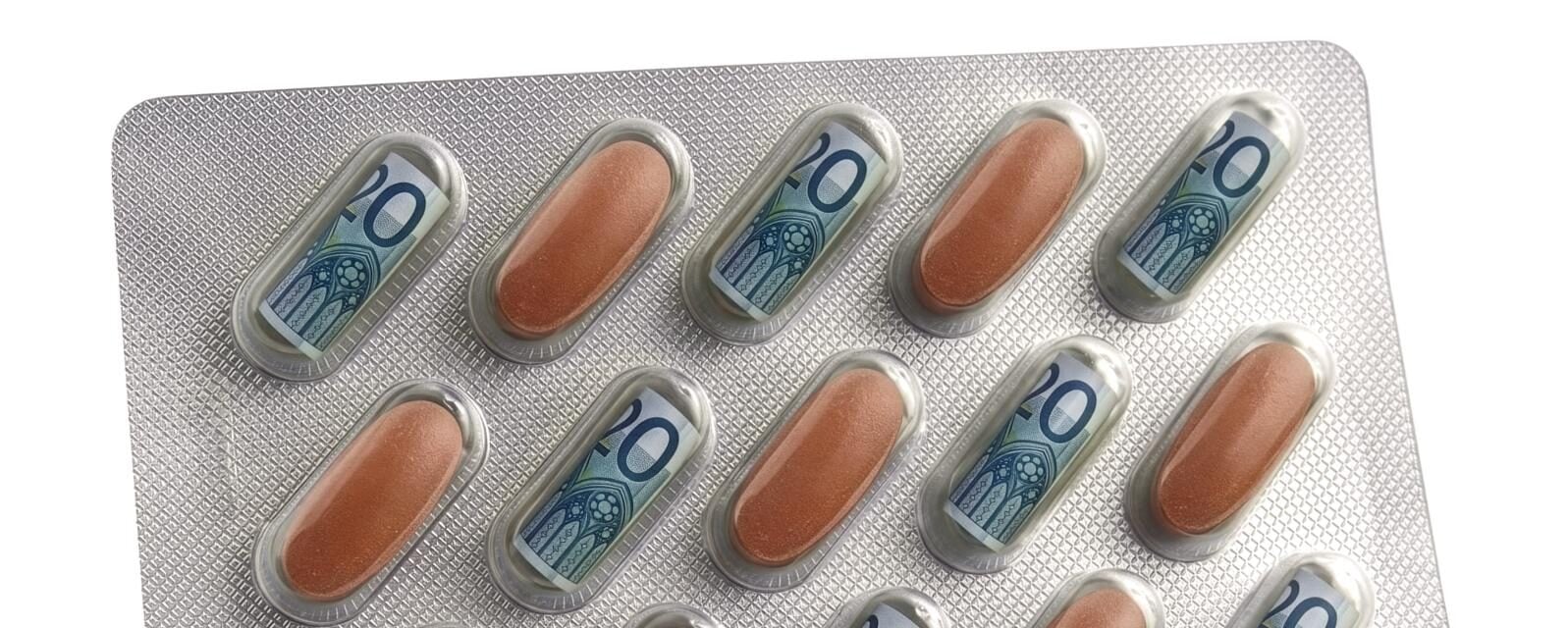
Vai a letto sano e ti risvegli malato e, quindi, bisognoso di farmaci. Può accadere perché, dall’altra parte del mondo, negli Stati Uniti, si è deciso – mentre in Italia è notte – di abbassare ulteriormente la soglia di rischio del colesterolo, il valore considerato ideale, il target da raggiungere. E siccome il modo più immediato per ridurlo è ricorrere alle statine (farmaci in uso già dagli anni Ottanta, che agiscono interferendo con un enzima chiave del fegato, responsabile della sintesi del colesterolo), il gioco è fatto: si cambiano le linee guida e il numero di candidati alla cura aumenta.
È quanto accaduto (ancora una volta) poche settimane fa, quando le direttive dell’American college of cardiology e dell’American heart association hanno ampliato le indicazioni al trattamento. L’effetto è che milioni di persone sane sono diventate potenziali pazienti già a partire dall’età giovanile, assottigliando ulteriormente il confine tra tutela della salute pubblica e dinamiche di mercato: se fino a ieri si suggeriva di valutare l’introduzione delle statine quando il rischio di eventi cardiovascolari a dieci anni raggiungeva il valore medio del 7,5%, ora bisogna raccomandarne l’impiego già a partire da un rischio (basso) del 3%.
L’algoritmo Prevent-ASCVD e il nuovo mercato dei pazienti
Una revisione al ribasso suggerita da un nuovo algoritmo chiamato Prevent-ASCVD, che valuta gli individui già a partire dai 30 anni e che negli States, dove circa 40 milioni di persone sono già in trattamento con questi farmaci, potrebbe portare ad aggiungerne almeno altri 25-26 milioni. E poiché spesso alle revisioni statunitensi segue un orientamento analogo in Europa, è prevedibile che presto anche qui da noi sempre più persone, sempre più giovani, si sentano dire che i propri livelli di colesterolo non sono più adeguati.
Nel nostro Paese, ora come ora circa il 15% della popolazione riceve almeno una prescrizione di statine all’anno, mentre tra i 75 e gli 84 anni le prende più della metà degli italiani. Il loro utilizzo su larga scala incide in modo significativo sui bilanci degli Stati: la Penisola spende per questi rimedi quasi un miliardo e mezzo di euro all’anno. «L’effetto paradossale dell’andare a dormire perfettamente sani e svegliarsi “pazienti” il giorno dopo, semplicemente perché i parametri sono stati rivisti, fa generalmente impressione, ma è un grande classico della medicina», spiega a Panorama il professor Nicola Montano, direttore del reparto di Medicina interna dell’Irccs Ospedale Policlinico di Milano. «È quanto accaduto, per esempio, anche con l’ipertensione, quando negli Usa la soglia della pressione “massima” è stata abbassata da 140 a 130 mmHg. Un cambiamento tecnico, certo, ma con un impatto enorme sulla vita delle persone e sulla definizione stessa di normalità, oltre che sui bilanci degli Stati».
I confini della normalità secondo Silvio Garattini
Da anni, proprio in Italia, una voce autorevole richiama l’attenzione su questi meccanismi: è quella di Silvio Garattini. Durante una lectio magistralis tenuta a Padova pochi mesi fa, il presidente e fondatore dell’Istituto di ricerca farmacologica Mario Negri di Milano ha sottolineato come ogni ridefinizione dei confini della «normalità» produca un immediato vantaggio per il mercato. Se per anni sono stati considerati accettabili valori di colesterolo totale fino a 240 mg/dL e, nel tempo, le soglie sono state progressivamente ridotte – prima a 220, poi a 200, fino all’idea che «più basso è meglio» – diventa evidente il meccanismo: quando i fattori di rischio vengono trasformati automaticamente in malattie, si amplia il perimetro dell’intervento sanitario, con il rischio che, prima o poi, tutti finiscano per essere candidati a una terapia.
Tutto questo si traduce in un grande favore a Big Pharma. E siccome, ormai, in medicina si va avanti con algoritmi ed equazioni, vale la pena ricordare un altro aspetto “di calcolo”. «Quando si fa prevenzione primaria a pioggia, cioè prescrivendo statine a persone sane che hanno solo un valore troppo alto del colesterolo, si calcola che per “salvare” un individuo da un problema cardiovascolare occorra trattarne 100» spiega Antonio Clavenna, farmacologo clinico dell’Irccs Mario Negri. «Tradotto: su 100 persone che assumono statine, una sola eviterà un infarto o un ictus proprio grazie al farmaco, mentre le altre non ne trarranno beneficio o lo avrebbero evitato comunque. Questo, però, vuol dire anche che ci saranno moltissimi pazienti che non riceveranno alcun vantaggio reale dalle statine, ma saranno ugualmente esposti ai loro potenziali effetti collaterali».
Effetti collaterali e il mito del naturale
Una specie di lotteria, insomma: anche perché questi effetti non sono uno scherzo e pesano anch’essi sul servizio sanitario. Il più segnalato è la mialgia, cioè i dolori muscolari. Inoltre, possono verificarsi un aumento degli enzimi epatici e un piccolo incremento del rischio di sviluppare diabete. Il capitolo più delicato riguarda però una complicanza molto rara ma potenzialmente grave: la rabdomiolisi, cioè la distruzione massiva delle fibre muscolari, con rilascio nel sangue di sostanze come la mioglobina che possono danneggiare i reni.
La rabdomiolisi ha un’incidenza stimata di pochi casi su centinaia di migliaia di pazienti trattati, ma rappresenta il principale motivo di attenzione clinica. I sintomi includono debolezza muscolare intensa, dolore diffuso e urine scure, e richiedono un intervento medico tempestivo. Ovviamente lungi da noi fare terrorismo sanitario, o svilire l’importanza di farmaci che hanno salvato a livello globale milioni di persone da infarti e ictus, serve però trasparenza: e soprattutto occorre molto tempo da dedicare ai pazienti da parte dei medici di base, chiamati a informare accuratamente i cittadini, e non solo a compilare sbrigativamente una ricetta davanti a quel valore di colesterolo LDL che non soddisfa. «Sulle statine, in prevenzione secondaria, non esiste dibattito: se qualcuno ha già avuto un infarto e presenta colesterolo elevato, l’assunzione del farmaco riduce di circa il 35% il rischio di un nuovo evento cardiovascolare», continua Montano. «Il punto più discusso resta la prevenzione primaria. Qui il confronto è aperto, ed è ovvio che il paziente debba essere esaminato in maniera “olistica”, innanzitutto dal proprio medico di famiglia: se ha solo il colesterolo alto ma è magro, non fuma, magari fa attività sportiva e non ha placche carotidee, più che essere avviato alla terapia deve essere adeguatamente informato, in modo da poter partecipare a una scelta consapevole».
Davanti alla necessità di abbassare il colesterolo, ma anche ai dubbi sull’assumere le statine, molti pazienti si rivolgono agli integratori. Questa, però, non è sempre una buona idea. «Sugli integratori si è costruita una narrazione potente, ma spesso fuorviante», afferma il professor Francesco Cipollone, direttore di medicina generale all’ospedale di Chieti. «Molti li preferiscono perché li percepiscono come “naturali” e quindi più sicuri, ma la realtà è diversa: la monacolina K del riso rosso fermentato, per esempio, è chimicamente una statina. In passato questi integratori funzionavano proprio per questo. Oggi, per ragioni di sicurezza, il contenuto dei prodotti è stato ridotto e l’efficacia è paragonabile a quella di una buona dieta mediterranea. Il marketing ha avuto un ruolo enorme nel creare questa percezione distorta».
La soluzione è dunque quella di personalizzare le cure, andando verso un’estrema sartorialità delle terapie: anche perché negli ultimi anni alle statine si sono affermate nuove opzioni terapeutiche, come gli inibitori di PCSK9, molecole che impediscono la degradazione dei recettori epatici delle LDL, favorendo la rimozione del colesterolo dal sangue. Il fatto che la medicina abbia imparato a giocare d’anticipo senza dubbio ci aiuta nel prevenire gli infarti e altri accidenti cardiovascolari: ma è altrettanto vero che, abbassando ogni volta un po’ di più l’asticella, il rischio è di trasformare la “vita normale” in una parentesi sempre più breve. Oggi è il colesterolo, ieri la pressione, domani chissà quale altro parametro riscritto da un algoritmo. E così, silenziosamente, senza un sintomo e senza una scelta davvero consapevole, la linea che separa i sani dai malati si sposta: ma non nel corpo, bensì sulla carta. Inseguendo il rischio in un loop spazio-temporale. Con il paradosso finale: vivremo più a lungo, forse, ma sarà un continuo passare di malattia in malattia. Se vera o immaginaria, ce lo dirà un foglio di calcolo.